Острая почечная недостаточность – симптоматический, потенциально обратимый комплекс, который вызван резким прекращением функциональных возможностей органов. Возникновение патологии связывают со сбоем в работе почечного канальца, хотя факторов, провоцирующих недуг, значительно больше.
Клинические проявления ОПН связаны с опасными для жизни состояниями, в процессе которых нарушаются функции важных систем и органов. На начальном этапе патологии симптоматика практически отсутствует, а ее развитие характеризуется стремительностью. Поэтому острая почечная недостаточность требует предоставления неотложной помощи медицинского персонала. До их прибытия проводятся мероприятия по фиксированию и поддержанию работы в почках и других системах и органах.
Причины развития ОПН
Почки наравне с печенью занимаются очисткой организма, не позволяя при отравлениях и интоксикациях проникать в системный кровоток ядам. Благодаря этому парному органу у здоровых людей поддерживается водный и химический баланс. Они избавляют организм от лишней воды, опасных токсинов и остатков лекарственных средств. Участие почек обязательно при обмене веществ и выработке некоторых гормонов. Снижение возможностей органа приведет к утрате его функций. Это вызовет неминуемую смерть пострадавшего: кровь заполнится токсическими отходами жизнедеятельности человека.
Все причины ОПН, проявляемые нарушением функциональных возможностей почек, разделяют на 3 большие группы:
- Преренальные. Заболевания, вызванные нарушениями тока крови в парном органе.
- Ренальные. Поражение структуры почек: клубочков и канальцев.
- Постренальные. Патология связана с невозможностью «выхода» мочи.
Происходит это по 3 причинам:
- Закупориваются или пережимаются мочеточники;
- Мочевой пузырь поврежден, поэтому орган не может «выталкивать» мочу;
- Мочеиспускательный канал сильно сузился.
Перечислим, какие болезни способствуют развитию острой почечной недостаточности.
Преренальную форму ОПН вызывают патологии, связанные с состоянием шока. Он провоцирует резкое снижение объема тока крови. Потерю водно-электролитного баланса вызывают болезни ЖКТ, тепловые удары и ожоги, сопровождаемые рвотой и диареей. К этой категории относят такие сбои в работе организма:
- Обильные кровопотери;
- Нарушения работы сердечной мышцы;
- Печеночная недостаточность;
- Все виды ожогов;
- Септицемия.
Ренальные формы вызывают следующие факторы:
- Нефрит;
- Острый гломерулонефрит;
- Интоксикация (яды, лекарства);
- Ишемия;
- Поражение почечных канальцев в острой форме.
Постренальные поражения вызваны закупоркой почечных канальцев сгустками крови или белковыми частицами. Их появлению способствуют такие нарушения:
- Камни;
- Фиброз;
- Опухоль;
- Киста на почке;
- Паразиты;
- Аденома простаты;
- Травмы спинного мозга;
- Сахарный диабет;
- Уретрит.
Симптомы и лечение зависят от течения заболевания, которое стало причиной ОПН.
Врачи подчеркивают, что неотложная помощь при острой почечной недостаточности требует быстрого и скоординированного подхода. Первым шагом является оценка состояния пациента и выявление причин недостаточности, таких как обезвоживание, инфекции или токсические воздействия. Важно быстро восстановить объем жидкости и нормализовать электролитный баланс, что может включать инфузионную терапию и коррекцию кислотно-щелочного состояния. В некоторых случаях может потребоваться диализ для удаления токсинов и избытка жидкости. Специалисты акцентируют внимание на необходимости мониторинга функции почек и общего состояния пациента, чтобы предотвратить возможные осложнения. Своевременное вмешательство и адекватная терапия могут существенно улучшить прогноз и снизить риск хронической почечной недостаточности в будущем.

Симптоматические особенности
Тяжелое протекание перечисленных болезней в любой момент может привести к ОПН. Опасное состояние проходит 4 стадии своего развития, каждая из которых имеет характерную симптоматику.
- Начальная фаза
Специфика этого периода состоит в ярком проявлении фоновой болезни, состоянии сепсиса и почечной колики. Длительность фазы от 3 часов до 3 суток. Начинается интенсивное нарушение кровоснабжения почек. Крайне важно неотложную помощь при острой почечной недостаточности предоставить в это время. Так можно остановить развитие патологии.
- Олигоанурическая фаза
Период может длиться до 3 недель. Его характерная особенность – стремительное развитие олигурии (диурез менее 300 мл/м2 в сутки) или анурии (отсутствие мочи). Лабораторные исследования выявят наличие в моче белков и эритроцитов, увеличенное количество натрия. Концентрационные возможности почек стремительно снижаются. Артериальное давление выше нормы. Биохимический анализ покажет увеличенную концентрацию мочевины, фосфатов и креатинина.
Наблюдается ярко выраженная симптоматика интоксикации:
- Слабость;
- Заторможенная реакция;
- Рвота;
- Диарея;
- Сонливость.
Развитие септического процесса сопровождается ознобом и лихорадочным состоянием. Общий анализ крови фиксирует анемию и крайне низкий уровень тромбоцитов на фоне ярко выраженного лейкоцитоза.
Без необходимой помощи произойдет отечность мозга и легких.
- Полиурическая фаза
Стадию называют восстановительной. Ее длительность может достигать 3 месяцев. Наблюдается постепенное стойкое увеличение выработки мочи и ее выделение. Иногда выделение биологической жидкости достигает 4 литров в день. Следствием быстрой потери жидкости становится обезвоживание, уменьшается концентрация калия и натрия.
- Фаза выздоровления
Длится дольше всех остальных стадий – до 2 лет.
Постепенно восстанавливается системный кровоток и работа почек. Полностью устраняются причины, вызвавшие ОПН. Это время посвящают восстановительной терапии и санаторно-курортному лечению.
Методы диагностики
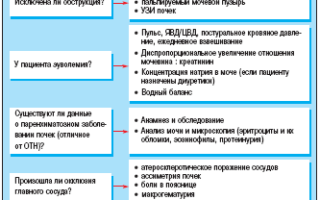
Диагностика ОПН проводится согласно стандартным положениям. Начинается она в кабинете врача со сбора анамнеза. Доктора интересуют такие сведения:
- Наличие или отсутствие хронических патологий;
- Медикаменты, принимаемые в последний месяц;
- Возможность контакта с ядами или токсинами;
- Перенесенные патологии в течение последних 2 месяцев.
Затем у больного выясняют клинические проявления болезни:
- Насколько ярко выражено снижение общего количества мочи;
- Есть ли отечность;
- Проявляет ли себя интоксикация;
- Характеристика аппетита, качества сна, общего самочувствия;
- Присутствуют ли признаки нарушения работы ЖКТ.
Затем доктор проводит пальпацию почек, выясняет наличие отеков и их степень выраженности, состояние кожи и слизистых.
На основании данных анамнеза и визуального осмотра пациента врач определяет необходимые лабораторные и инструментальные исследования.
- Кровь – общее и биохимическое исследование;
- Моча – общий анализ;
- Исследование кислотности кровяного русла и концентрации электролитов;
- Электрокардиограмма;
- Показания артериального давления в динамике;
- Специфика диуреза;
- Диагностирование наличия С-реактивного белка;
- УЗИ почек;
- Если есть подозрения на осложнения в виде отека легких, назначается рентгенографическое исследование;
- По показаниям назначается консультация узких специалистов, КТ и МРТ.
Важной частью диагностических мероприятий является проверка наличия или отсутствия в мочевом пузыре биологической жидкости. Определяется этот показатель катетеризацией. Этот же способ позволяет выяснить наличие или отсутствие препятствия в мочеточнике.
Острая почечная недостаточность — это состояние, требующее немедленного вмешательства, и мнения людей о неотложной помощи в таких случаях часто варьируются. Многие пациенты и их близкие отмечают важность быстрого реагирования медиков, так как время играет критическую роль в спасении жизни. Люди делятся историями о том, как своевременная диагностика и лечение помогли избежать серьезных осложнений.
Некоторые пациенты подчеркивают, что не всегда понимают симптомы, что затрудняет обращение за помощью. Важно, чтобы медицинские работники объясняли, на что обращать внимание, и как действовать в экстренных ситуациях. Также часто звучат отзывы о необходимости повышения осведомленности о факторах риска, таких как диабет и гипертония, которые могут привести к острому ухудшению функции почек.
В целом, общественное мнение подчеркивает, что качественная неотложная помощь может существенно изменить исход заболевания и улучшить качество жизни пациентов.

Специфика неотложной помощи
Острая почечная недостаточность требует неотложной помощи медиков с использованием большой группы лекарственных средств, которые вводят внутривенно.
При ОПН нужна немедленная госпитализация больного в отделение реанимации. Транспортировка представляет опасность только тогда, если пациент находится в состоянии шока. В этом случае первая помощь предоставляется на месте.
Каждый этап «неотложки» имеет свои особенности.
Начальная стадия
В этот период важно устранение шокового состояния, восстановление ОЦК (объема циркулирующей крови). Так как в это время также происходит нарушение сердечного ритма, проводят мероприятия на его восстановление. Стабилизируют почечную гемодинамику и микроциркуляцию, водный баланс.
Терапия проводится в условиях медицинского учреждения. Начинается она с назначения таких лекарств:
- Раствор Рингера;
- Альбумин;
- Натрия хлорида и глюкозы;
- Маннит.
После того, как ОЦК восстановлен, назначают мочегонные препараты: «Фуросемид», «Эуфиллин» и другие.
Чтобы восстановить фильтрационные возможности почек, проводят форсированный диурез. Для ускорения дезинтоксикации и восстановления кислотного баланса назначают внутривенное введение натрия хлорида и глюкозы или используют раствор Рингера.
С профилактической целью положено введение подкожно «Гепарина», который не допустит тромбоз почечных канальцев.

Олигоанурическая стадия
Задача неотложных действий в этот период:
- Устранить нарушения водно-солевого обмена;
- Ликвидировать азотемию;
- Остановить гиперкалиемию;
- Исправить нарушения кислотного баланса.
Для достижения поставленной задачи ограничивают потребление принимаемой больным жидкости. Назначают введение таких медикаментов:
- Глюкоза с инсулином – помогают калию перейти в клетки, работая дезинтоксикационно;
- Солесодержащие кровезаменители, раствор натрия хлорида – устраняют рвоту и понос;
- Глицерин, сорбит, ионообменные смолы ректально – снимают рост гипергидратации и гиперкалиемии;
- «Контрикал», «Гордокс», «Ретаболилом» – уменьшают распад белков;
- «Леспенефрил», Кислота глутаминовая, «Аргинин» – снижают азотемию.
Полиурическая стадия
На восстановительной стадии ведущий принцип терапии состоит в корректировке водно-электролитного баланса. Поэтому все ограничения, связанные с питьем, употреблением соли и определенными продуктами питания, снимаются. Однако весь этап проходит под контролем массы тела пациента, диуреза, артериального давления, дыхания, работы сердца и температуры тела.
На стадии излечения пациенту показана строгая диета, симптоматическая терапия и исключение физических нагрузок и стрессов.
Вопрос-ответ
Какие симптомы могут указывать на острую почечную недостаточность?
Симптомы острой почечной недостаточности могут включать резкое снижение объема мочи, отеки, усталость, тошноту, рвоту, спутанность сознания и повышенное артериальное давление. Важно обратить внимание на эти признаки и обратиться за медицинской помощью.
Каковы основные методы диагностики острой почечной недостаточности?
Основные методы диагностики включают анализы крови на уровень креатинина и мочевины, анализ мочи, ультразвуковое исследование почек и, в некоторых случаях, компьютерную томографию. Эти исследования помогают определить степень повреждения почек и возможные причины недостаточности.
Какие меры первой помощи можно предпринять при подозрении на острую почечную недостаточность?
При подозрении на острую почечную недостаточность важно немедленно вызвать скорую помощь. Необходимо обеспечить пациенту покой, контролировать его дыхание и пульс. Если есть возможность, следует предоставить информацию о предыдущих заболеваниях и принимаемых лекарствах, что поможет врачам быстрее принять решение о лечении.
Советы
СОВЕТ №1
При первых признаках острой почечной недостаточности, таких как резкое снижение объема мочи, отеки или повышенное артериальное давление, немедленно обратитесь к врачу. Быстрая диагностика и лечение могут предотвратить серьезные осложнения.
СОВЕТ №2
Следите за уровнем жидкости в организме. При острой почечной недостаточности важно контролировать потребление жидкости, чтобы избежать как обезвоживания, так и перегрузки организма. Обсудите с врачом оптимальный режим питья.
СОВЕТ №3
Избегайте самолечения и не принимайте лекарства без назначения врача. Некоторые препараты могут ухудшить состояние почек, поэтому важно следовать рекомендациям специалиста и сообщать о всех принимаемых медикаментах.
СОВЕТ №4
Обратите внимание на свое питание. При острой почечной недостаточности может потребоваться изменение диеты, включая ограничение белка, натрия и калия. Консультируйтесь с диетологом для составления безопасного и сбалансированного рациона.